
Parkinson Hastalığı Nedir?
Parkinson hastalığı (PD), beyinde dopamin içeren nigrostriatal nöronları da kapsayan yaygın nörodejenerasyonun olduğu, yavaş ilerleyen bir hastalıktır. Hastalığın ana mekanizmasının sinüklein patolojisiyle ilgili olduğu düşünülmektedir. İlk olarak 1817 yılında James Parkinson tarafından ayrıntılı olarak tanımlanmıştır. Tüm parkinsonizm vakalarının %80'ini oluşturmaktadır.
Parkinson Hastalığı Belirtileri
Başlıca klinik belirtiler; istirahat titremesi (tremor), konuşmada yavaşlama, kaslarda sertlik ve ilerleyen yıllarda ortaya çıkan postüral refleks bozukluğudur. Yaygınlık çalışmaları, 65 yaş üstü nüfusun yaklaşık %1'inin ve 80'li yaşlardaki nüfusun %3-4'ünün bu hastalıktan etkilendiğini göstermektedir. Erkeklerde görülme sıklığı kadınlardan biraz daha yüksektir.
Parkinson Hastalığı Nedenleri
Şu anda, bu hastalığın semptomlarının gelişmesinden sorumlu olan substantia nigra dejenerasyonunun nedeni bilinmemektedir. Kalıtsal yatkınlık söz konusudur ve genetik çalışmalarda LRRK2, PARKIN, GBA genlerindeki genetik mutasyonlarla ilişkilendirilmiştir. Bununla birlikte, yapılan çalışmalar göz önüne alındığında, kalıtsal yatkınlık, çevresel toksinler ve yaşlanmanın bu süreçte önemli bir rol oynadığı ve etiyopatogenezinin çok faktörlü olduğu düşünülmektedir.
Parkinson Hastalığı Teşhisi
Parkinson hastalığının klinik tanısı, nörolojik muayene bulguları ve anamnez esas alınarak yapılır. Hastanın anamnezi alınırken, tüm klinik detaylar ve kullanılan ilaçlar tek tek kaydedilmelidir. Özellikle atipik parkinsonizm veya sekonder parkinsonizm ayırıcı tanıda düşünüldüğünde, kranial MR gibi ileri muayene testleri oldukça faydalıdır. Bazı Parkinson hastalıkları erken evrede Parkinson hastalığını taklit edebilir. Bu nedenle, Parkinson hastalığının ilk tanısı zamanla değişebilir. Klinik tanının kesinleştirilmesi ancak nöropatoloji ile mümkündür. Parkinson hastalığının atipik parkinsonizm ve diğer parkinson sendromlarından ayırt edilmesi; tedaviye yanıt, tedavi seçenekleri ve prognoz açısından büyük önem taşır. Ayırıcı tanı, özellikle orta-ileri tedavi seçenekleri için aday olan hastalarda titizlikle yapılmalıdır. Parkinson artı sendromlarının veya semptomatik parkinsonizmin nedenleri ayırıcı tanıda dikkate alınırken, bu hastalıklara özgü mevcut tanı kriterleri göz önünde bulundurulmalıdır. Rutin kranial MR ve diğer yardımcı muayene yöntemleri (DAT-SCAN SPECT/ I-131 dopamin reseptör görüntüleme, MIBG / iyot-123-metaidobenzilguanidin) alternatif tanıların dışlanmasına katkıda bulunabilir.
Parkinson Hastalığı İlerler Mi?
Hastaları gelecekte neler bekliyor? Evet! Parkinson hastalığı ilerleyici bir hareket bozukluğudur. Parkinson (PD) hastaları ilaçlarını almaya başladıklarında, gördükleri fayda genellikle gün boyunca devam eder. Ancak hastalık ilerledikçe, ilacın faydasının bir sonraki doza kadar devam etmediği bir durum ortaya çıkar; bu duruma "etkinin azalması" denir. Tedavinin etkisi azalmaya başladığında, titreme, yavaşlama ve yürüme güçlüğü gibi semptomlar yeniden ortaya çıkar. İlaç tekrar alındığında semptomlar iyileşir ve hastanın kendini iyi hissettiği bu döneme "açık" dönem, hastanın kendini kötü hissettiği döneme ise "kapalı" dönem denir. Bazen hastalarda istemsiz hareketler (bükülme ve dönme) başlar ve bunlara "diskinezi" denir; bu durum sorun yaratabilir.
Parkinson Hastalığı Tedavisi
Kanıta dayalı veriler açısından bakıldığında, şu anda hastalığın ilerlemesini durduran veya yavaşlatan bir tedavi bulunmamaktadır; kullanılan ilaçlar semptomatik olarak etkilidir. Parkinson hastalığındaki birçok motor semptom striatal dopamin eksikliğinden kaynaklandığı için, hastalığın tedavisindeki temel tıbbi yaklaşım dopaminerjik aktiviteyi artırmaktır.
Parkinson Hastalığı Cerrahi Tedavisi
Parkinson hastalığı için cerrahi bir tedavi vardır. Ancak bu tedavi hastalığı iyileştirmez. Nöroşirürji ve stereotaktik cerrahideki gelişmelere bağlı olarak, başlangıçta lezyon (ablasyon) cerrahisi uygulanmıştır. Günümüzde derin beyin stimülasyonu (DBS) kullanılmakta ve başarılı sonuçlar elde edilmektedir.
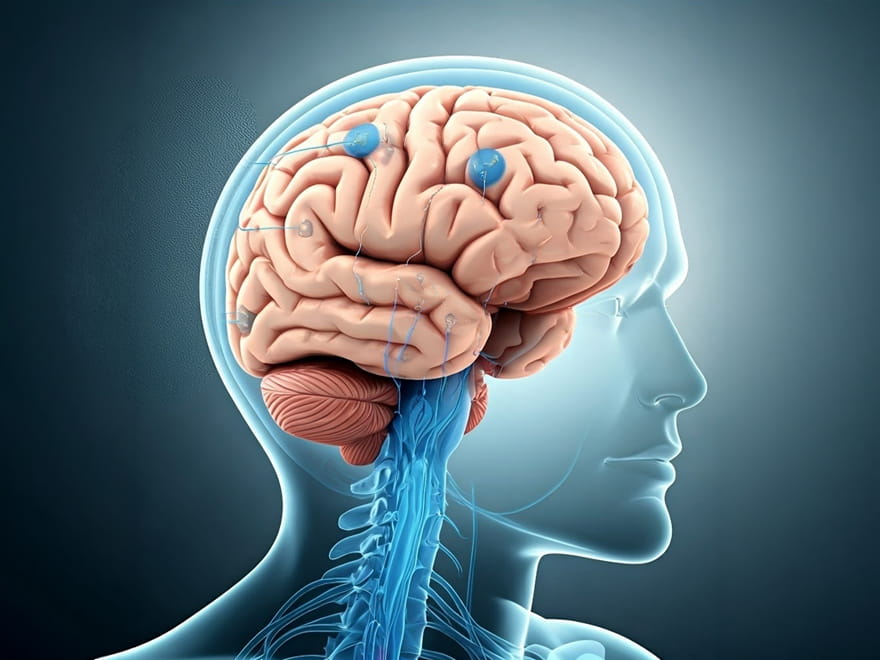
Derin Beyin Stimülasyonu (DBS)
DBS terapisi, sinir dokusuna yerleştirilen iki elektrot ve köprücük kemiği altına yerleştirilen bir pilden oluşan bir sistemdir. Hasta tedaviyi durdurmak ve cihazı çıkarmak isterse, sistem programlanabilir ve çıkarılabilir. Bu tedavinin en önemli özelliği, beyinde kalıcı ve geri dönüşümsüz değişikliklere neden olmamasıdır. Uyarıcı genliği (Amplitude), darbe genişliği (pulse width), darbe frekansı (Frequency-Rate) gibi parametreleri ayarlama fırsatı vererek semptomları en iyi şekilde tedavi etmeyi amaçlar. Dezavantajları arasında donanım arızası/kırılması, enfeksiyon ve yara yeri sorunları yer alır. Stimülasyonla ortaya çıkabilecek semptomlar, stimülasyon parametrelerinin ayarlanmasıyla giderilir ve maliyetten tasarruf sağlar.
Güncellenme Tarihi: 17 Nisan 2026 Cuma







